41歳男性。
2012年4月17日,仕事中にフォークリフトに左足を潰され,第1,第2趾の開放骨折を受傷した。直ちに●●病院整形外科に入院となった。しかし,第2趾の指節骨が露出し,足背の皮膚の挫滅もあったため,5月28日に▼▼医科大学形成外科に転院となった。
どうかではまず最初に左足背に対し対側大腿からの遊離大腿内側皮弁(と思われる)を行い,7月5日に,第1趾足底の皮弁を第2趾背側に移植する cross finger flap 手術を行った。しかし,皮弁の血流不全が起こり,皮弁が壊死した。▼▼医科大学形成外科では壊死した皮弁により骨髄炎が起きているため,早期の第2趾の切断を薦められた。
リハビリで通院中の病院主治医に相談したところ,当科受診を薦められた。
当科では第2趾の抜歯を行って壊死組織をすべて除去し,プラスモイスト(R)で被覆した。
8月29日に第2趾のワイヤーを抜去した。
 |
 |
 |
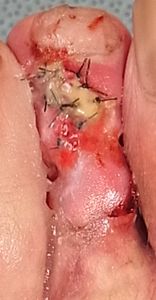
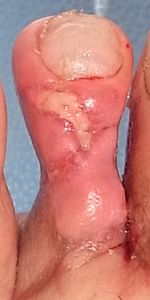
| 8月17日 | 8月17日 第2趾背側 皮弁が壊死している |
8月17日 第1趾足底側 皮膚移植されている |
 |
 |
 |
 |
 |
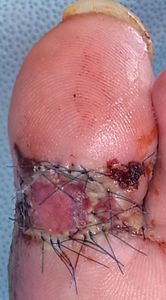
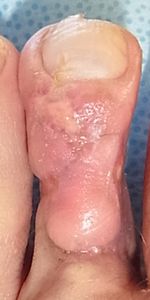
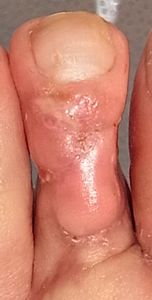
| 8月24日 | 8月29日 | 9月7日 | 9月12日 浸出液が出なくなった |
9月12日 |
10月20日頃から,また浸出液が出るようになった。
 |
 |
 |
 |
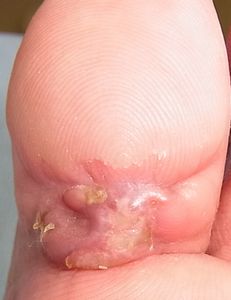
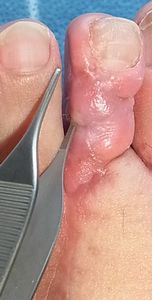
| 10月24日 深部に骨を触れる |
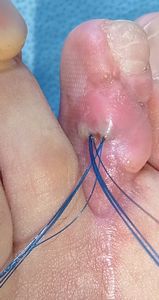
10月24日 ナイロン糸ドレナージ |
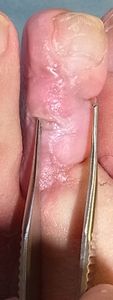
11月7日 | 11月7日 |
12月13日,局所麻酔下に遊離していた骨片を除去する。2013年1月9日には浸出液は出なくなり,創治癒した。
2013年3月5日,2週間前から第2趾が腫れていると受診。直ちに局所麻酔下に切開排膿し,遊離していた骨片を除去し,ナイロン糸ドレナージを行った。翌日には腫脹・発赤は治まり,1週間で創閉鎖した。以後,感染症状は再発していない。
 |
 |
 |
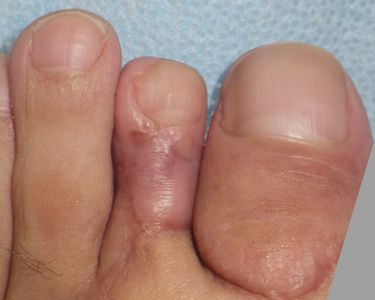 |
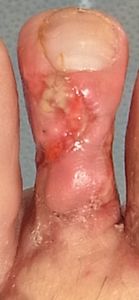
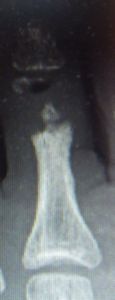
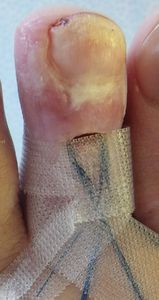
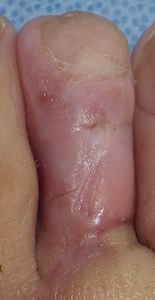
| 3月6日 | 3月6日 | 3月12日 | 7月31日 第2趾はやや短縮したが,歩行には問題ない |
同様の症例(開放骨折後に傷が治らずに滲出液が続き,深部に骨が触れる)をかなり経験しているが,どれもこの症例と同じ治療(=ドレナージを続け,遊離している骨片を除去する)で問題なく治癒している。紹介状の病名は「慢性骨髄炎」となっているが,これは本当に骨髄炎なのだろうか?
少なくとも,このような症例では手指や足趾を切断する必要はないし,MRSAが出ているからといってバンコマイシンを投与する必要もない。
▼▼医科大学形成外科で行った2度の手術だが,2度目の「第1趾からの cross finger flap」は私は絶対にしない手術だ。血行が不安定で,失敗する確率が高いからだ。失敗する率の高い治療をするほどの度胸は私にはない。
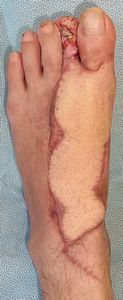
1度目の遊離大腿内側皮弁は,大腿部の[血管+筋膜+皮下脂肪+皮膚]を一まとめに採取し,左足の血管と吻合して生着させる手術である。直径1ミリちょっとの血管を顕微鏡を見ながら吻合する手術であり,形成外科手術の花形と言っていい。実際,皮弁はきれいに生着しているし,これを行った形成外科医の腕は悪くない。
問題は,この移植皮弁に対し,患者さんがどう思っているかだ。下の写真を見て形成外科医は「きれい」と感じるが,形成外科医以外の医者,一般のかたはどうだろうか。「気持ち悪い」と思わないだろうか。
実際,この患者さんは「皮弁に知覚はなく,とても自分の足という感じがない。怪我をしてもわからないので怖い。まるで死体が乗っているような違和感があり,自分で見ても気持ちが悪い。でも,一生懸命に手術をしてくれた大学病院形成外科の医者には,そういうことは悪くて言えないけれど・・・」と話されている。
「医者が喜んで,患者が泣く治療」の典型かもしれない。多分これは「患者のための手術」ではなく「医者のための手術」だ。
